Grace Ziem, Medicina Professionale e Ambientale, Baltimora, Maryland;
James McTamney, Psicologo Clinico, Lutherville, Maryland.
Environmental Health Perspectives, Volume 105, Supplemento 2, Marzo 1997.
Traduzione dall’inglese di Donatella Stocchi e della prof. ssa Anna Fabbri.
Pubblicato con il permesso dell’editore
Sommario
Ai pazienti che descrivevano sensibilità a più sostanze chimiche a livelli di solito tollerati dalla popolazione sana furono assegnati questionari standardizzati per valutare i loro disturbi e le esposizioni che avevano aggravato questi sintomi. Molti pazienti sono stati sottoposti a test clinici. Si pensa che i pazienti con sensibilità chimica abbiano anomalie organiche che colpiscono il fegato, il sistema nervoso (il cervello, compreso il sistema limbico, periferico e autonomo), il sistema immunitario e il metabolismo porfirinico, riflettendo probabilmente il danno chimico subito da questi sistemi. I risultati di laboratorio non sono coerenti con un’origine psicologica della sensibilità chimica. Esiste la sovrapposizione sostanziale tra sensibilità chimica, fibromialgia e sindrome da fatica cronica: le ultime due condizioni implicano spesso la sensibilità chimica e possono essere lo stesso disordine. Altri disturbi comunemente visti in pazienti con sensibilità chimica includono mal di testa (spesso emicrania), fatica cronica, dolore muscoloscheletrico, infiammazioni respiratorie croniche (rinite, sinusite, laringite, asma), deficit dell’attenzione e iperattività (nei bambini). I disordini meno comuni sono tremore, convulsione e prolasso della valvola mitrale. I pazienti con questi sintomi che si sovrappongono dovrebbero essere valutati per la sensibilità chimica ed esclusi dai gruppi di controlli nella ricerca futura. Tra gli agenti le cui esposizioni sono associate alla comparsa dei sintomi e che si sospetta inneschino la malattia cronica nella sensibilità chimica sono inclusi benzina, cherosene, metano, insetticidi (specialmente clordano e clorpirifos), solventi, moquette e altri materiali per ristrutturazioni, colle, carta copiativa senza carbone, lana di vetro, ammorbidenti, formaldeide e glutaraldeide, shampoo per moquette (lauril solfato) e altri agenti di pulizia, isocianati, prodotti della combustione (le combustioni del gas per il riscaldamento con sfiatamento malfunzionante, le batterie surriscaldate) e prodotti per medicazioni (dinitroclorobenzene per verruche, neosinefrine tamponante a livello endonasale, gli antibiotici prolungati e le anestesie generali con prodotti petrolchimici). I meccanismi multipli del danno chimico che ingrandiscono la risposta alle esposizioni in pazienti chimicamente sensibili possono includere l’infiammazione neurogenica (sistema respiratorio, gastrointestinale, genitourinaio), progressiva facilitazione della corteccia alla soglia convulsiva e la sensibilizzazione tempo-dipendente (neurologica), il metabolismo porfirinico danneggiato (più organi) e l’attivazione del sistema immunitario.
Environ Health Perspect (EHP)105(Suppl 2)[]: IL 417-436 (IL 1997)
Parole chiave: Sensibilità Chimica Multipla, fibromalgia, sindrome da fatica cronica, test neuropsicologico, encefalopatia tossica, autoimmunità (o malattie autoimmuni), attivazione del sistema immunitario, disordini acquisiti del metabolismo porfirinico (o porfiria chimicamente indotta), insetticidi, solventi, infiammazione respiratoria.
Questo documento è basato su una presentazione alla Conferenza sugli Approcci Sperimentali alla Sensibilità Chimica tenutasi a Princeton il 20-22 settembre 1995, New Jersey. Il manoscritto è stato ricevuto da EHP il 6 marzo 1996; ed è stato accettato il 26 novembre 1996.
Gli autori con gratitudine riconoscono l’assistenza di B. Cook per il recupero della registrazione, G. Smith e C. Prigg per la dattilografia e l’immissione dati e A. Donnay per aver compilato e progettato le tavole e le figure. Donnay ha anche fornito molti suggerimenti e assistenza inestimabili per il contenuto del manoscritto.
Indirizzi per la corrispondenza alla Dr.ssa G. Ziem, 1722 Linden Avenue, Baltimore MD 21217. Telefono: (410) 462-4085. Telefono alternato (410) 448-3319. Fax: (410) 462-1039.
Abbreviazioni utilizzate: AAL, laboratorio di analisi dell’anticorpo; ALA-D, Deidrasi dell’acido §-Amminolevulinico; CD, gruppo di differenziazione; CFS, Sindrome da Fatica Cronica; con A, concanavalidina A; CpgO, ossidasi coproporfirinogena; EEGs, elettroencefalogrammi; ISL Laboratorio di Scienze Immunologiche; MCS Sensibilità Chimica Multipla; NK Cellula killer naturale; PbgD, deaminasi porfobilinogeno; PHA, fitoemagglutinia; SPECT, la Tomografia a emissione di fotoni singoli ; WAIS-R, Wechsler Scala d’intelligenza riveduta per adulti.
Introduzione
Lo studio della medicina “inizia con il paziente, continua con il paziente e finisce… con il paziente”, secondo William Osler (1). L’esposizione a sostanze chimiche, in particolare a prodotti petrolchimici e a prodotti della combustione, è stata associata nella letteratura a una varietà di modifiche nelle funzioni corporee. Diversi tipi di danni al metabolismo porfirinico, successivi ad esposizioni chimiche e a metalli pesanti, sono stati riferiti da numerosi autori in una conferenza speciale su porfirinopatie chimicamente indotte, patrocinata dall’Accademia delle Scienze di New York (2). I livelli elevati in modo anomalo di coproporfirine urinarie sono stati riferiti in numerosi documenti, ma possono risultare aumentate anche le porfirine urinarie e nelle feci. Sembra che certi tipi specifici di metalli pesanti e le esposizioni petrolchimiche causino modelli specifici di danni al metabolismo delle porfirine nei topi (3). I benzeni clorati possono produrre porfiria nei topi (4) e le piccole esposizioni (come il collutorio inghiottito) possono aggravare la porfiria congenita (5). I disturbi immunitari che seguono l’esposizione chimica sono stati riportati da numerosi autori. Nei seguenti riferimenti, i pazienti sono stati studiati solo dopo la probabile esposizione causale e i risultati sono stati paragonati a quelli normali di laboratorio. Sono stati associati danni alla mitogenesi dopo l’esposizione al clordano (6) e a isocianati (7). È stato descritto un aumento delle cellule helper in lavoratori esposti ai solventi (8) e isocianati (7) e nelle persone che consumano solventi clorati nell’acqua potabile (9). Un numero più grande di disturbi immunitari sono riportati con l’esposizione a cloruro di vinile e lo scleroderma è stato notato dopo l’esposizione a solventi aromatici o clorati (10). L’attivazione immunitaria con i livelli più alti di TA1/CD26 è stata riferita con l’esposizione a isocianati (7), a formaldeide (11), a formaldeide con ammine alifatiche (12), a silicone (13), a clordano e a clorpirifos (14) e con esposizioni a un “edificio malato” (15).
Livelli più alti del normale di vari autoanticorpi sono descritti dopo una grande varietà di esposizioni chimiche tra cui a clordano (6), solventi (16,17), solventi clorati (9), bifenili policlorati e polibromurati (18), organoclorati, organofosfati e altri pesticidi (19), formaldeide e ammine alifatiche (12), silicone (13,20), clordano (14), clorpirifos (14), malation (14), e formaldeide (11). Un numero più grande di anticorpi chimici-specifici è stato notato dopo l’esposizione a materiali di costruzione per ristrutturazione (21). La soppressione della mitogenesi (22) e della naturale funzione della cellula killer (NK) (23) sono stati descritti in seguito ad anestesia prodotta da agenti petrolchimici. Una riduzione della funzione NK in più pazienti con sensibilità multipla chimica (MCS) è anche stata riferita da Heuser (24).
Lunghi effetti neurologici sono stati associati all’esposizione a prodotti petrolchimici. L’esposizione a solventi è associata a disfunzione del Sistema Nervoso Autonomo (25), a danni neurocognitivi (26,27), ad anomalie vestibolari (28) e a danni uditivi (29). In uno studio degli effetti dei solventi su 15 verniciatori industriali (30), il danneggiamento è stato osservato su una varietà di misure neuropsicologiche. È stata somministrata la Batteria di Halstead-Reitan serie di test per l’osservazione degli effetti delle lesioni celebrali ed è stato trovato un danno alla base del Impairment Index, Trails A, Digit Symbol, Seashore Rhythm e Speech Sounds-Perception Tests. Riassumendo, i soggetti riportano un cambiamento di personalità e una diminuzione della memoria.
In un gruppo di soggetti esposti a organofosfati sono state descritte delle anomalie neurologiche utilizzando la Batteria di test Halstead-Reitan (31). Sono stati riferiti (32) disfunzioni della memoria visiva, disfunzione della memoria e deficit di costruzione.
Anche gli studi su idrocarburi solventi clorati hanno mostrato effetti contrari. Il Tricloroetilene, a concentrazioni basse e per tempi relativamente brevi, può condurre a danni significativi e prolungati (33). La velocità e la memoria psicomotoria erano due delle aree più interessate, con i danni della memoria caratterizzati dalla difficoltà di memorizzazione e di ricordo.
Si sono trovati cambiamenti neuropsicologici tra i residenti di comunità che vivono in un ambiente presumibilmente predisponente a danni come aree adiacenti ad un impianto di trattamento del legno (34). Dei 34 soggetti esaminati con il test, più del 40% aveva danni sensoriali, l’86% aveva avuto problemi di accelerazione del movimento o psicomotori e il 72% aveva difficoltà di concentrazione. È stata riferita con la sensibilità chimica (35) la funzione del sistema nervoso autonomo disturbata; mentre funzioni anomale neurocognitive con sensibilità chimica/cacosmia (36).
In letteratura la sensibilità chimica è stata riportata come successiva ad esposizione a clordano (14), a clorpirifos (37), a insetticidi (38), a formaldeide (39), edifici coibentati o “malati” (15), a organofosfati e a solventi (40). Queste sostanze chimiche non sono strutturalmente collegate, benché tutte possano formare radicali liberi e causare danni dei tessuti.
Un’ampia gamma di anomalie neurologiche [Tomografia computerizzata a emissione di fotoni singoli (SPECT), conduzione nervosa, elettroencefalogrammi (EEGs), potenziali evocati, neurocognitivi] sono state riferite nei pazienti chimicamente sensibili (41-43). Dato che la depressione e le oscillazioni dell’umore possono verificarsi con esposizioni a solventi/idrocarburi e con modificazioni nel metabolismo delle porfirine, questi non sono in se stessi dimostrazione di un’eziologia psicologica della MCS (40). Questi e altri studi suggeriscono fortemente che la sensibilità chimica sia un disturbo fisiologico e non un disordine psicologico (35,36,44). Nel 1994 uno studio ha scoperto che il 67% dei pazienti con fibromialgia e il 67% dei pazienti con la sindrome da fatica cronica (CFS) riferiva che i loro sintomi erano aggravati dalla esposizione asfissiante a gas, a vernice/pittura e a vapori di solventi. Il 46-64% di questi gruppi ha riportato la sensibilità a tre altre categorie di esposizioni chimiche comuni (45). I pazienti con Fibromialgia hanno mostrato una riduzione della soglia di percezione della corrente (46) e dei cambiamenti della cellula T (47). I pazienti con la sindrome da fatica cronica soddisfano spesso i criteri per la fibromialgia (48) e hanno danni alla funzione NK, un rapporto TA1/CD26 aumentato, il CD8 modificato, danni alla mitogenesi (49,50) e vestibolari e altre anomalie neurologiche (51). È stato supposto che sia la sensibilità chimica (52) che la sindrome da fatica cronica (53) comportino una encefalopatia del sistema limbico.
Descriviamo qui le scoperte mediche basate sulla storia, su esami fisici e test di laboratorio, facendo ricerche su pazienti che all’inizio dell’esposizione chimica, hanno sviluppato una malattia cronica con sintomi multi-sistemici aggravati da esposizioni alle più varie sostanze chimiche a livelli di solito sopportati dalla maggior parte dei membri sani della popolazione generale e precedentemente tollerati dal paziente stesso.
Metodi
La Dr.ssa Ziem si è presa cura e si è occupata sempre della valutazione di pazienti con MCS affetti da molti anni da malattie croniche, assistendoli con controlli ambientali per ridurre le esposizioni e ricercando gli effetti clinici delle loro esposizioni. Di solito, una valutazione iniziale richiede da 1.5 a 2 ore per la visita medica e l’anamnesi, l’esame fisico, la valutazione dei fattori ambientali aggravanti, le raccomandazioni per i controlli ambientali e la ricerca di altri problemi clinici. Inoltre, le valutazioni supplementari richiedono da 1 ora a 1.5. Questo approccio intensivo per la valutazione dei pazienti chimicamente danneggiati contrasta con la valutazione, che noi riteniamo, eccessivamente superficiale fatta da molti professionisti industriali. Non crediamo sia possibile valutare adeguatamente e gestire questi disordini con i 10-30 minuti di tempo di solito assegnato a tali pazienti.
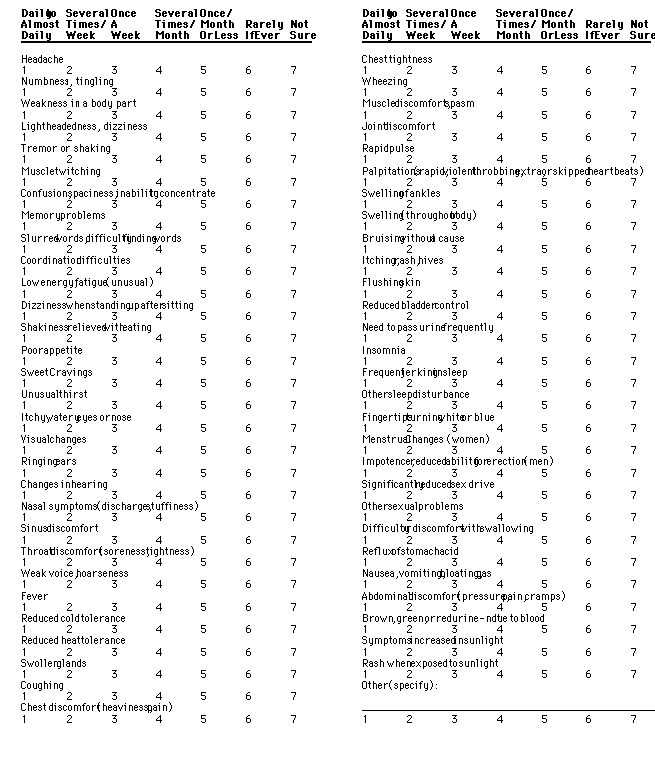
Alla fine degli anni ’80, la Dr.ssa Ziem ha introdotto un questionario standardizzato per la valutazione iniziale del paziente, per valutare i tipi di sintomi presenti, i possibili sistemi di organi coinvolti e i tipi di esposizioni chimiche percepite dai questi pazienti come cause aggravanti dei loro sintomi. Il questionario completo è lungo 16 pagine con 46 domande dettagliate. Qui sono riferite le risposte alle domande 14 e 6 (Appendice 1 e 2) dei 91 pazienti chimicamente sensibili, la cui prima visita si è verificata dopo l’introduzione del questionario. Queste due domande sono state sviluppate originariamente dalla Dr.ssa Ann Davidoff della Scuola di Igiene e Salute Pubblica della Università Johns Hopkins come parte di un progetto di ricerca sulla sensibilità chimica (54).
I pazienti che risposero al questionario provenivano da molti stati della regione orientale degli Stati Uniti, soprattutto dall’area medio atlantica. Molti furono indirizzati da medici non specializzati in medicina del lavoro o in sostanze tossiche; alcuni da gruppi di sostegno di pazienti, da amici o da parenti e alcuni da legali (tuttavia non abbiamo alcun dato sul numero effettivo di ogni categoria). La maggior parte, ma non tutti i pazienti, stavano bene prima dell’inizio della MCS. Le diagnosi e il trattamento psichiatrico precedenti non erano frequenti e piuttosto atipici.
Seguendo questi pazienti nel tempo, l’impressione clinica della Dr.ssa Ziem è che le risposte dei malati a queste due domande siano bene in correlazione con la gravità clinica dei loro sintomi: sembra che i pazienti più colpiti abbiano i sintomi più frequenti e siano influenzati da più esposizioni. Tuttavia, non era possibile che questa presentazione confermasse questa impressione clinica paragonando le percentuali di risposta alle esposizioni con i risultati clinici. Questo sarebbe utile per i futuri studi clinici. La frequenza del sintomo può essere studiata anche come un indicatore di gravità clinica.
Questi pazienti hanno riempito i questionari durante o prima della loro prima visita. Alcuni avevano utilizzato alcuni controlli ambientali; altri non li avevano avuti. Molti, ma non tutti i pazienti, erano consapevoli della sensibilità chimica come un loro problema potenziale. Per valutare la frequenza di 51 sintomi vari comunemente associati alla MCS, ai pazienti è stato richiesto nella domanda 14 di descrivere se questi sintomi si verificassero quotidianamente o quasi quotidianamente, molte volte in una settimana, appena una volta alla settimana, molte volte al mese, appena una volta per mese o di meno, raramente, se mai o non sicuramente. Nell’analisi sottostante, le risposte giornaliere o quasi giornaliere sono combinate con molte volte in una settimana o più risposte così da ottenere una figura totale di frequenza dei sintomi.
FIGURA 1. La frequenza dei sintomi riferita dai pazienti di MCS della Dr.ssa Ziem.
I SINTOMI SELEZIONATI
mal di testa 90
intorpidimento, formicolii 91
debolezza in una parte del corpo 91
squilibrio, vertigine 90
tremito o tremore 90
contrazione muscolare 90
confusione, incapacità a concentrarsi 90
problemi di memoria 90
parole pronunciate in modo confuso 90
difficoltà di coordinazione 91
poca energia, fatica (insolita) 91
pressione addominale, dolore crampo 90
nausea, vomito, meteorismo, gas 90
sete insolita 90
starnutire 90
occhi o naso pruriginosi, umidi 90
cambiamenti visivi 92
orecchi tintinnanti 90
cambiamenti nell’udire 90
naso che scarica, intasato 90
disagio sinusale 90
dolore della gola, stretta 90
difficoltà a inghiottire 90
voce debole, raucedine 89
febbre 90
tolleranza al freddo ridotta 88
tolleranza al calore ridotta 88
ghiandole gonfie 90
frequenti infezioni 90
tosse 91
pesantezza al torace, dolore 90
costrizione al torace 90
ansimare 90
disagio al muscolo, spasmo 90
disagio dell’articolazione 90
polso rapido 90
palpitazioni di cuore 89
gonfiore delle caviglie 90
gonfiore (per tutto il corpo) 90
ematomi senza causa 89
prurito, irritazione cutanea, orticaria 89
pelle arrossata 89
controllo della vescica ridotto 89
bisogno di urinare frequentemente 89
infiammazioni da infezione del lievito 89
insonnia 90
altre perturbazioni di sonno 89
Percentuale riportata:
Colore nero □ Frequente quotidiano molti giorni/settimana
Colore bianco □ Occasionale: una volta/settimana per diversi giorni/mese
Colore grigio scuro □ Raro: meno di una volta per mese, se mai
Colore grigio chiaro □ Non sicuro o senza risposta
In questa analisi sono stati inclusi tutti i pazienti che descrivevano una sensibilità aumentata alle sostanze chimiche accompagnata da una malattia cronica. Di solito essi avevano sintomi ricorrenti o cronici in più di un sistema d’organo per più di 6 mesi prima di completare il questionario.
Per alcuni temi nella domanda 14, erano disponibili risposte solo per l’ 89 o il 90% dei pazienti: il grafico nella figura 1 mostra il numero dei pazienti (n) corrispondente ad ogni domanda. I risultati sono riferiti come percentuali delle risposte relative a ogni tema. La barra per ciascun sintomo descrive separatamente i sintomi che accadono molte volte in una settimana (somma combinata dalle prime due colonne dall’Appendice 1) e una volta la settimana, o molte volte in un mese (somma combinata dalle colonne 3 e 4 dall’Appendice 1). Queste percentuali sono quindi aggiunte per mostrare la percentuale totale dei sintomi, molte volte in un mese o più (questa figura di percentuale viene mostrata alla destra della prima barra per ogni sintomo). Ad esempio, il 57% dei pazienti ha avuto quotidianamente emicrania molte volte in una settimana e il 18% ha avuto emicrania ogni settimana molte volte in un mese; un totale del 75% dei pazienti sperimenta emicrania molte volte in un mese o di più.
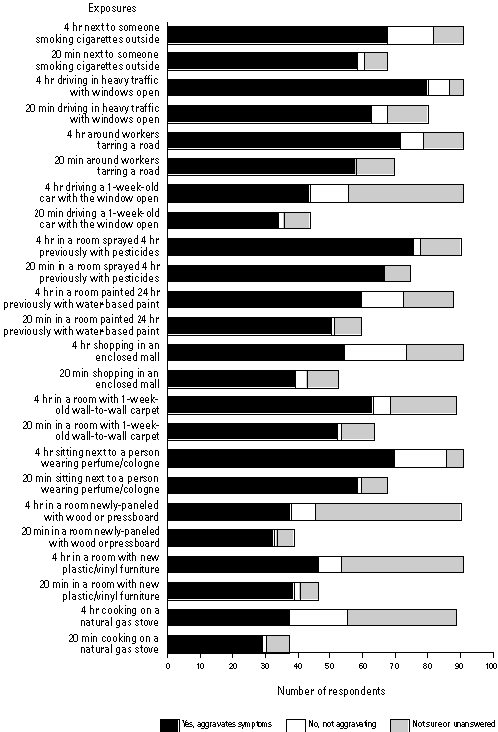
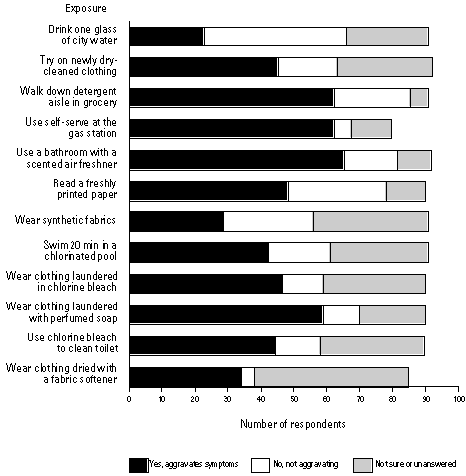
La domanda 6 del questionario, presa dallo studio Davidoff su pazienti con MCS della Johns Hopkins (54), è divisa in due parti. Nella prima parte si chiedeva ai pazienti se si sarebbero sentiti male dopo un’esposizione di 20 min. o di 4 ore ad una vasta gamma di composti petrolchimici e irritanti (Figura 2). Nella seconda parte del questionario si chiedeva se i loro sintomi sarebbero peggiorati da un’insieme diverso di esposizioni più brevi (Figura 3).
Figura 2. Comparazione di sensibilità alle esposizioni dopo 20 minuti o 4 ore come riportate dai pazienti con MCS della Dr.ssa Ziem.
Esposizioni
4 ore accanto a qualcuno che fuma sigarette all’aperto
20 min. accanto a qualcuno che fuma sigarette all’aperto
4 ore a guidare nel traffico pesante con i finestrini aperti
20 min. a guidare nel traffico pesante con i finestrini aperti
4 ore vicino a lavoratori che catramano una strada
20 min. vicino a lavoratori che catramano una strada
4 ore a guidare una macchina nuova di una settimana con i finestrini aperti
20 min. a guidare una macchina nuova di una settimana con i finestrini aperti
4 ore in una stanza spruzzata precedentemente con insetticidi
20 min. in una stanza spruzzata precedentemente con insetticidi
4 ore in un stanza verniciata con un colore ad acqua da 24 ore
20 min. in un stanza verniciata con un colore ad acqua da 24 ore
4 ore facendo acquisti in un centro commerciale con molti negozi
20 min. facendo acquisti in un centro commerciale con molti negozi
4 ore in una stanza tappezzata da 1° settimana – su un vecchio muro-
20 min. in una stanza tappezzata da 1° settimana – su un vecchio muro-
4 ore sedendosi accanto a una persona che indossa un profumo/acqua di colonia
20 min. sedendosi accanto a una persona che indossa un profumo/acqua di colonia
4 ore in una stanza appena rivestita con pannelli di legno o truciolato
20 min. in una stanza appena rivestita con pannelli di legno o truciolato
4 ore in una stanza con mobili nuovi di vinile
20 min. in una stanza con mobili nuovi di vinile
4 ore cucinando con fornello a metano
20 min. cucinando con fornello a metano
Numero delle risposte
Colore nero □ Si, sintomi aggravati
Colore bianco □ no, nessun aggravamento
Colore grigio □ Non sicuro o senza risposta
Figura 3. Sensibilità e altre esposizioni brevi scelte come riferite dai pazienti con MCS della Dr.ssa Ziem.
Esposizioni
Bere un bicchiere di acqua dell’acquedotto
Indossare un abbigliamento appena pulito a secco
Camminare nel reparto dei detersivi in un supermercato
Fare self service nelle stazioni di rifornimento di benzina
Utilizzare un bagno con deodorante per l’aria profumato
Leggere un giornale fresco di stampa
Indossare tessuti sintetici
Nuotare 20 min. in una piscina di acqua clorata
Indossare abiti lavati con candeggina
Indossare abiti lavati con detersivo profumato
Utilizzare candeggina per pulire il gabinetto
Indossare abiti lavati con ammorbidente
Numero delle risposte
Colore nero □ Si, sintomi aggravati
Colore bianco □ no, nessun aggravamento
Colore grigio □ Non sicuro o senza risposta
Alla maggior parte dei pazienti è stata consigliata la verifica di laboratorio, soprattutto negli anni recenti man mano che aumentano le conoscenze delle anomalie riferite alla MCS. Alcuni pazienti hanno fatto l’elettroencefalogramma EEG quantitativo, gli studi della conduzione nervosa, la scansione SPECT, ecc. ma questi dati non sono esaminati qui a causa dei piccoli numeri implicati [e perché queste anomalie in pazienti con MCS sono state riferite altrove (42)]. L’aspetto finanziario, inoltre, ha imposto dei limiti al numero delle verifiche: i pazienti invalidi senza assicurazione adeguata erano meno in grado di permettersi di farsi testare. Di conseguenza è possibile che quei pazienti che hanno eseguito il test fossero meno gravemente colpiti dei pazienti non esaminati.
Le prove immunitarie sono state consigliate a quasi tutti i pazienti dopo i risultati di uno studio condotto alla fine degli anni ‘80 su sei malati esposti a clordano e che mostravano un’aumentata attivazione di autoimmunità, al fine di valutare se il sintomo della sensibilità a sostanze chimiche fosse accompagnato da oggettivi cambiamenti immunitari. Una volta determinato che i cambiamenti neurocognitivi potevano essere documentati in pazienti con MCS, a quei malati che hanno descritto danni frequente nel pensare, nella concentrazione e/o nella memoria è stata consigliata una valutazione neurocognitiva. Nel 1995 furono sottoposti al test della porfiria quei pazienti che in passato avevano presentato questi sintomi: urina marrone o rossa non a causa di sangue o due o più sintomi simili-porfinici come il dolore addominale con l’esposizione, i sintomi della pelle con la luce solare, con il digiunare o il saltare pasti o con l’esposizione della pelle ai metalli. Così, la scelta dei test ha seguito la solita procedura clinica di valutazione dei pazienti con maggiori probabilità di avere risultati anomali invece di testare ogni paziente.
La Dr.ssa Ziem ha dati estesi sui test immunitari, compresi quelli autoimmunitari, dell’attivazione immunitaria e della sottopopolazione linfocitaria delle cellule T. I vari valori normali del CD4 e CD26 per i due laboratori diversi probabilmente sono il risultato in gran parte di uno solo [Laboratorio di Scienze Immunologiche (ISL), Beverly Hills, California] dei due laboratori, utilizzando il flusso citometrico. Queste prove immunitarie sono state fatte prima utilizzando il Laboratorio Analisi Anticorpi (AAL) in Santa Ana, California (per 68 pazienti), e più recentemente l’ISL (per 23 pazienti). L’ultimo laboratorio ha anche incluso prove di funzione delle cellule T e B, prove non richieste invece dall’AAL.
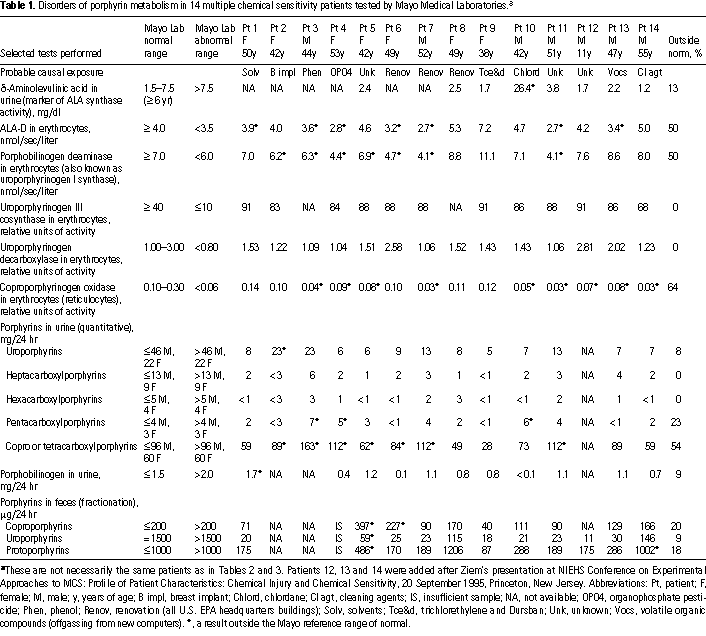
Tavola 1. I disordini del metabolismo porfirinico in 14 pazienti con Sensibilità Chimica Multipla testati dai Laboratori Medici Mayo.
Questi non sono necessariamente gli stessi pazienti come nelle Tavole 2 e 3. I pazienti 12, 13 e 14 sono stati aggiunti dopo la presentazione della Dr.ssa Ziem alla Conferenza sull’approccio nella MCS al NIEHS (Istituto Nazionale di Scienze della Salute Ambientale): I profili delle caratteristiche dei pazienti: “Danno Chimico e Sensibilità Chimica”, 20 Settembre 1995, Princeton, New Jersey. Abbreviazioni: Pt. Paziente; F. Femmina; M. Maschio; y. Età; B impl. Impianto al seno; Chlord, Clordano; Cl agt. Agenti di pulizia; IS. Campione insufficiente; NA, non disponibile; OPO4, pesticida organofosfato; Phen, fenolo; Renov. Rinnovamento (tutti edifici EPA U.S. dirigenza quartieri); Solv. Solventi; Tce &d. tricloroetilene e Durban; Unk. Non noto ; Voc Composti organici volatili (emissioni da nuovi computer);* un risultato fuori dalla soglia di riferimento normale Mayo.
A partire dal 1995 è stato effettuato uno screening dei pazienti MCS con sintomi neurologici e/o cutanei tali da suggerire disordini della porfiria attraverso diversi marcatori biologici relativi a quelle condizioni che possono essere rilevate nel sangue, nell’urina e nelle feci. I campioni sono stati raccolti localmente da laboratori indipendenti e spediti per le analisi (per mezzo di corriere) al Laboratorio Medico Mayo a Rochester, Minnesota. Mayo è stato scelto sia a causa della sua eccellente reputazione sia perché offre prove a più esami porfirinici rispetto a qualsiasi altro laboratorio negli Stati Uniti. Un quadro completo include prove per cinque degli enzimi porfirinici, coinvolti nella sequenza metabolica eme-sintetasi [Deidrasi dell’acido d amminoevilinico (ALA-D), deaminasi porfobilinogeno, conosciuto anche come uroporfobilinogeno I sintasi, uroporfobilinogeno III cosintasi, uroporfobilinogeno decarbosilasi e coproporfilinogeno ossidasi, l’acido aminolevulinico nell’urina, porfobilinogeno nell’ urina, porfirine e frazionato porfirinico fecale e urinari quantitativi].
I risultati sono presentati dalla Dr.ssa Ziem per 6 pazienti con MCS che sono stati sottoposti a tutti questi test e per altri 8 che ne avevano avuto la maggior parte (Tavola 1). I dati sui 3 altri pazienti controllati non sono stati inclusi, dato che si erano sottoposti solo a uno o due dei test consigliati, benché due pazienti mostrassero alcune anomalie; uno con diminuizione della coproporfobilinogeno ossidasi (ma nessuna verifica nell’urina o nelle feci) e uno con aumento delle coproporfirine urinarie (ma nessuna verifica nel sangue o nelle feci). Sia in termini di sintomi che in termini di anamnesi, i pazienti controllati per i disordini della porfiria erano abbastanza rappresentativi di tutti i pazienti chimicamente sensibili della Dr.ssa Ziem e nessuno aveva qualsiasi altro disordine associato in letteratura con un metabolismo delle porfirie anomalo (come saturnismo oppure intossicazione da piombo, l’epatite C o il cancro del fegato).
Tavola 2. WAIS-R valutazione neuropsicologica di 13 pazienti con sensibilità chimica multipla
Dei pazienti con diagnosi di MCS che descrivevano difficoltà nel pensare, nella concentrazione e/o nella memoria furono prescritti dei test neurocognitivi. Quelli che vivevano vicino a Baltimora, Maryland, furono inviati dal Dr. James McTamney, uno psicologo clinico. Così nel settembre del 1995 13 pazienti avevano terminato i test con il Dr. McTamney. I pazienti in altre aree geografiche sono andati talvolta altrove per eseguire il test, ma poiché i test e le prove utilizzati erano diverse, questi dati dei pazienti non sono stati analizzati qui. La valutazione del Dr. Mc Tamney includeva la Scala d’Intelligenza per Adulti Wechsler – Revisionata (WAIS-R) (Tavola 2) e la Batteria Halstead- Reitan (Tavola 3). La Batteria Neuropsicologica Halstead-Reitan è generalmente considerata un mezzo psicologico affidabile per identificare i pazienti con danni cerebrali. È una batteria somministrata individualmente composta dalle seguenti prove: il test della Categoria, il test della Performance Tattile, il test Ritmico di Seashore, il test della Percezione dei Suoni Parlati, il test dell’Oscillazione del Dito e le Tracce A e B.
Tavola 3. Halstead-Reitan valutazione neuropsicologica di 13 pazienti con sensibilità chimica multipla
Il test della Categoria è una prova complessa di soluzione di un problema nuovo da risolvere, di giudizio, di ragionamento astratto, di formazione del concetto, di flessibilità mentale e di efficienza mentale. Sono richieste molte funzioni di ordine più alto come la capacità di notare le somiglianze e le differenze tra stimoli e di formulare ipotesi a proposito del principio che determina la risposta corretta. È anche una prova di capacità di apprendere utilizzando materiale non verbale. Infine, c’è un test della memoria che chiede alla persona di ricordare quale principio era corretto nella determinazione della risposta ad un certo argomento. Questo richiede una capacità di ricordare le risposte corrette precedentemente imparate.
Il test della Performance Tattile è complesso e richiede all’individuo di sostenere la forza e la velocità di movimento. Richiede anche la percezione tattile e la capacità di formare una mappa visiva di una tavola. La persona, mentre è bendata, deve posizionare dieci blocchi con la mano dominante nella prima prova e poi dieci con la mano non dominante nella seconda prova. Alla terza prova, all’individuo è permesso di utilizzare entrambe le mani insieme. Dopo il completamento del test, la benda viene rimossa e alla persona è chiesto di disegnare i blocchi per dimensione, forma e per i loro rapporti l’uno con l’altro, mentre non possono vedere i blocchi.
Il test di Seashore Ritmico chiede all’individuo di ascoltare 30 coppie di battute ritmiche da una cassetta e di rispondere su un modulo se i due toni in ogni coppia sono uguali o diversi. La prova chiede all’individuo di distinguere fra diversi modelli di suoni non verbali, mantenendo l’attenzione e la concentrazione per tutto il test.
Nel test della Percezione dei suoni Parlati, l’individuo ha un foglio di carta su cui sono elencati 60 gruppi di quattro parole senza senso e l’individuo deve sottolineare la risposta corretta dopo averla sentita su un nastro audio.
Nella prova dell’Oscillazione del Dito, all’individuo è chiesto di pigiare il più rapidamente possibile con il dito indice su una piccola leva collegata ad uno sportello meccanico. Alla persona sono date cinque prove di 10 secondi consecutive con la mano preferita e quindi cinque prove consecutive con la mano non preferita. I punteggi in questo test sono i numeri medi di colpi in un periodo di 10 secondi per ogni mano. Il numero che indicava un indebolimento era meno di 50 colpi medi per mano.
Le Tracce A e B non contribuiscono in generale al Halstead Impairment, ma sono considerate una parte dell’Halstead-Reitan Battery. Nelle Tracce A, alla persona è chiesto di collegare 24 cerchi numerati distribuiti in una modello casuale calcolato per prestazioni. Sulle Tracce B, alla persona è chiesto di collegare i cerchi numerati da 1 a 13 e le lettere dalla A alla L, alternando un numero e una lettera in sequenza.
L’indice di danno generale è calcolato con il numero di sottotest che mostrano un danno all’interno della serie diviso per il numero totale del sottotest.
Il WAIS-R è una serie di test somministrati individualmente in sequenza. Per tutti, eccetto che per gli adulti danneggiati molto gravemente, una batteria WAIS-R costituisce una parte sostanziale dell’esame neuropsicologico. Undici diversi sottotest costituiscono la batteria WAIS-R. Sei dei sottotest sono classificati come prove verbali (Scala Verbale): Informazioni, Comprensione, Ragionamento, Analogie, Memoria di cifre e Vocabolario. Cinque sono definiti test della performance e di misura non verbali/fattori visuospaziali (Scala di Performance). Le prove sono: Associazione di simboli a numeri, Completamento di figure, Disegno con cubi, Riordinamento di storie figurate e Ricostruzione di oggetti.
Invitiamo a compiere una revisione scientifica indipendente dei nostri dati clinici effettivi per un’ulteriore comprensione del danno chimico e della sensibilità chimica di questi pazienti.
RISULTATI
La maggior parte di questi pazienti ha riportato dei sintomi che si ripetono quotidianamente o quasi quotidianamente (Figura 1). I sintomi che potrebbero riflettere delle reazioni respiratorie ad esposizioni irritanti erano frequenti (più volte la settimana o di più): i pazienti hanno indicato sintomi nasali (il 60%), disagio sinusale (il 48%), disagio alla gola (il 53%), voce debole/raucedine (il 44%), oppressione toracica (il 42%) e ansimare (il 25%). Le percentuali più alte dei pazienti che riferiscono i sintomi del naso e della gola suggeriscono che gli effetti irritanti possano essere più grandi nel tratto respiratorio superiore, nelle vie aree che incontrano per prime le sostanze irritanti respiratorie (naso, gola, ecc.) e di meno quando queste sostanze irritanti si spostano giù nel tratto respiratorio. Questo è coerente con una parziale riduzione delle sostanze irritanti man mano che l’aria inspirata si sposta giù nel tratto respiratorio.
Sono stati riferiti da molti pazienti sintomi frequenti che suggeriscono il coinvolgimento neurologico: tremore o scuotimento (il 29%), spasmi muscolari (il 33%), problemi di memoria (il 67%), parole confuse/difficoltà a trovare le parole (il 58%), difficoltà di coordinazione (il 49%) e controllo ridotto della vescica (il 27%). L’ultimo sintomo suggerisce il possibile coinvolgimento del sistema nervoso autonomo così come fanno alcuni altri sintomi riferiti frequentemente come l’arrossamento (il 39%), il polso rapido (il 24%), le palpitazioni (il 25%), la tolleranza ridotta al freddo (il 31%) e al calore (il 24%). In base agli esami su pazienti e al monitoraggio Holter, i battiti cardiaci ectopici appaiono più frequentemente durante le esposizioni e nei pazienti più malati, ma questi dati non sono stati analizzati tutti insieme. Sembrava che il prolasso della valvola Mitrale, un disordine probabile del sistema nervoso autonomo fosse raramente comune nei nostri pazienti chimicamente sensibili, 10% o più, ma questo ancora non è stato possibile quantificarlo nell’insieme. Sembrava che i battiti cardiaci si abbassassero con un miglioramento clinico in alcuni casi.
Anche i sintomi degli organi sensoriali sono stati riferiti come frequenti in una percentuale significativa di pazienti con MCS: cambiamenti uditivi (il 32%), cambiamenti della vista (il 48%) e fischi alle orecchie (il 36%). Clinicamente, i mutamenti visivi di solito implicano la visione offuscata dopo l’esposizione. I sintomi che suggerivano infiammazione, come ghiandole gonfie, dolenzia del muscolo/spasmo e dolore alle giunture, sono stati riportati comunemente come frequenti rispettivamente da il 21, 49 e il 52% di pazienti. I frequenti disturbi addominali sono presenti nel 40%, coerentemente con le anomalie nel metabolismo porfirinico, come descritto sotto. L’emicrania e la fatica insolita erano frequenti rispettivamente nel 57 e nel 69% di pazienti. La sete insolita e frequente nel 40% dei casi è stata una scoperta inattesa che può indicare cambiamenti endocrini in questo gruppo. La scoperta di un significativo dolore muscolare e di fatica tra pazienti di MCS è interessante alla luce della sovrapposizione nelle sintomatologia e delle scoperte cliniche tra sindrome MCS, fibromialgia e sindrome di fatica cronica (45).
In risposta alla domanda 6 (figura 2) più dei 2/3 dei pazienti hanno riferito sintomi con l’esposizione a prodotti della combustione come fumo di sigaretta passivo e gas di scarico delle auto e a molte altre sostanze inquinanti petrolchimiche frequentemente incontrate al chiuso e all’aperto (nuova moquette, insetticidi, vernici, prodotti profumati, ecc.); metà o più dei pazienti ha riferito sintomi quando erano esposti ad altre sostanze irritanti come detersivi o cloro. In questo gruppo di pazienti, la vasta maggioranza che ha riportato i sintomi con esposizioni di 4- ore ha anche sperimentato sintomi solo con una esposizione di 20 minuti. Ciò implica il seguente ragionamento: gli spostamenti quotidiani, il lavoro o anche le brevi riunioni in aree che sono state recentemente arredate con moquette nuova, ristrutturate o recentemente trattate con pesticidi, potrebbero aggravare i sintomi in una percentuale significativa di persone con sensibilità chimica. Quindi molti prodotti d’uso comune e molte attività che implicano l’uso di sostanze chimiche (ristrutturazioni, pulizie, riparazioni, applicazioni d’insetticida, ecc.) rappresentano frequenti problemi per questi pazienti.
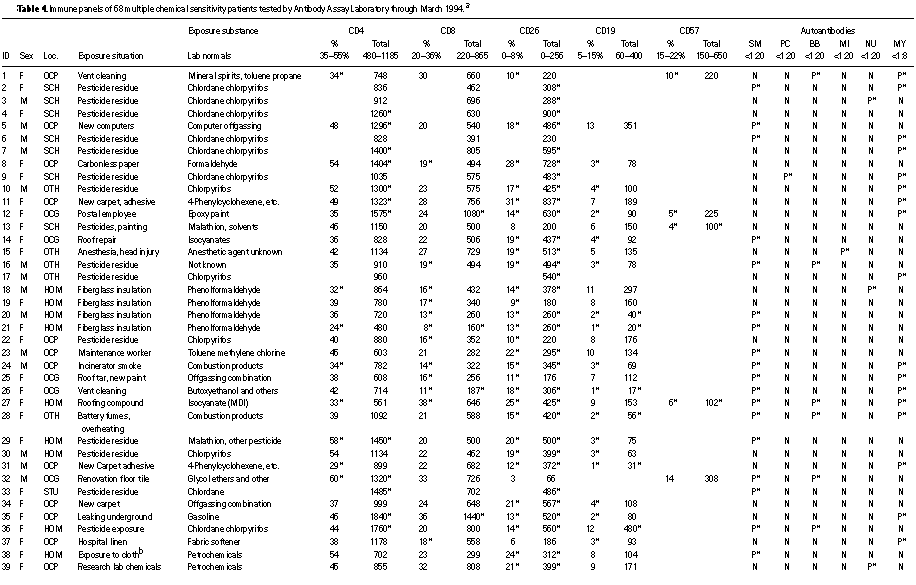
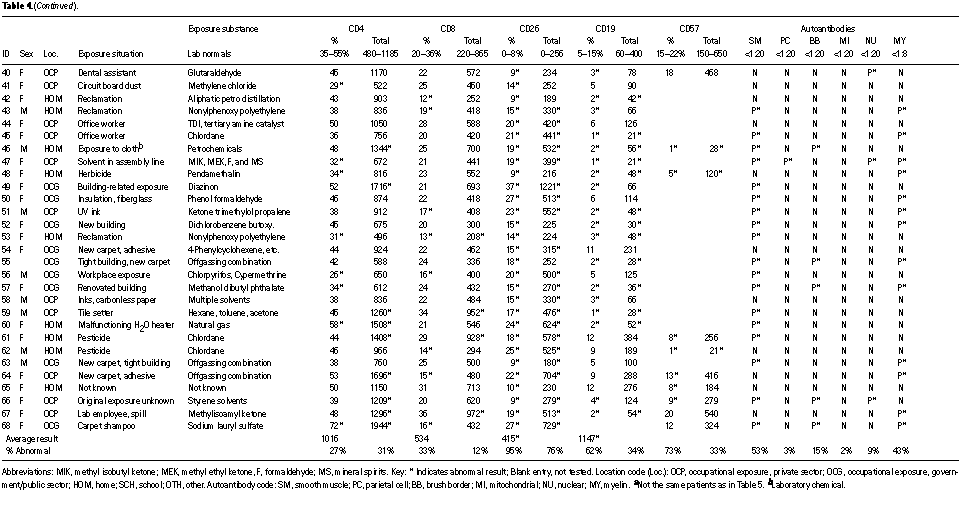
La Dr.ssa Ziem ha incontrato per prima delle anomalie immunitarie cellulari durante la valutazione di un gruppo di otto pazienti con sensibilità chimica esposti a clordano alla fine degli anni ’80 e ha controllato le anormalità immunitarie simili negli altri pazienti esposti a sostanze chimiche con sensibilità chimica, usando l’AAL per esaminare i suoi primi 68 pazienti (Tavola 4).
Rispetto ai dati normali di laboratorio, la maggioranza di pazienti esaminati con l’AAL aveva un aumento di cellule CD26 conosciute anche come TA1, considerata un segno dell’attivazione immunitaria (55). Diciassette (il 25%) avevano livelli aumentati di CD4 (Linfociti T helper). Solo cinque avevano aumentato il CD8 (Linfociti T inibitori). Le valutazioni NK (CD57) sono state fatte solo su 15 pazienti, ma sono state ridotte nel numero di 5. I valori dei Linfociti B (CD14) sono disponibili per 57 pazienti; questi sono stati ridotti a 18 (il 32%) e aumentati in un paziente. I giudizi sui parametri di normalità sono stati fatti dal laboratorio, ma i dati grezzi e i valori normali di riferimento del laboratorio sono disponibili per una revisione indipendente.
Gli autoanticorpi sono stati valutati e si è scoperto un aumento del livello in alcuni casi: antimielina (sistema nervoso) autoanticorpi e anti-muscolo liscio (fegato) in circa metà dei pazienti, con anti-parietale (stomaco), antibrush (delimitano il rene), antimitocondri e antinucleo solo in un piccolo numero di pazienti. L’AAL ha considerato gli anticorpi mielinici anomali se il titolo era più di 1.8; altri autoanticorpi sono stati considerati anomali se i livelli titolo erano 1:20 o più. I livelli titolo esatti non furono riportati (dall’AAL) ma si possono avere informazioni supplementari. L’impressione clinica della Dr.ssa Ziem è che, dato che i pazienti sono migliorati, alcuni titoli sono caduti all’interno dei valori normali di laboratorio, ma i dati longitudinali non sono stati quantificati in aggregato. I livelli soglia agevolano il confronto dei cambiamenti dello stato clinico con aumento o declino nei livelli soglia. La proporzione impressionante tra gli autoanticorpi del fegato e il tessuto del sistema nervoso (circa metà dei pazienti totali sono stati esaminati per ognuno di questi) è coerente con gli effetti neurologici e il coinvolgimento del fegato, che è costante con il disturbo porfirinico.
La Tabella 4 elenca anche la posizione, la situazione e la sostanza chimica (e) coinvolte in ogni paziente presunte causare l’esposizione quando questo potrebbe essere determinata. Un’esposizione è stata considerata causale quando: non c’era alcun sintomo di sensibilità multipla alla sostanza chimica accompagnata da malattia cronica prima dell’esposizione; i sintomi significativi si sono verificati durante o poco dopo l’esposizione (entro pochi giorni); i sintomi sono migliorati allontanandosi dall’esposizione in almeno due occasioni; e i sintomi sono ricorsi su riesposizioni in almeno un situazione. Per qualsiasi particolari prodotti associati a esposizioni causali, le sostanze chimiche implicate sono state identificate ogni qualvolta possibile, di solito da moduli dei dati di sicurezza dei materiali.
Più di metà dei pazienti elencati nella Tavola 4 sono stati considerati colpiti da probabile esposizione occupazionale: 23 nel settore privato (OCP nella Tavola 4) e 14 nel Governo o nel settore pubblico (OCG). Sembra che molte esposizioni nel settore pubblico implicassero edifici coibentati. La riluttanza del settore pubblico ad affrontare il problema della sensibilità chimica potrebbe essere influenzata da un numero sostanziale di casi di indennizzo presentati da dipendenti del settore pubblico. Le esposizioni nella scuola, riguardanti otto casi, coinvolgevano insetticidi e ne erano affetti principalmente gli studenti. Le esposizioni domestiche coinvolsero un quarto dei casi totali visti dalla Dr.ssa Ziem. Quasi un terzo di tutti i casi sentiti dalla Dr.ssa Ziem erano causati da esposizione ad insetticida.
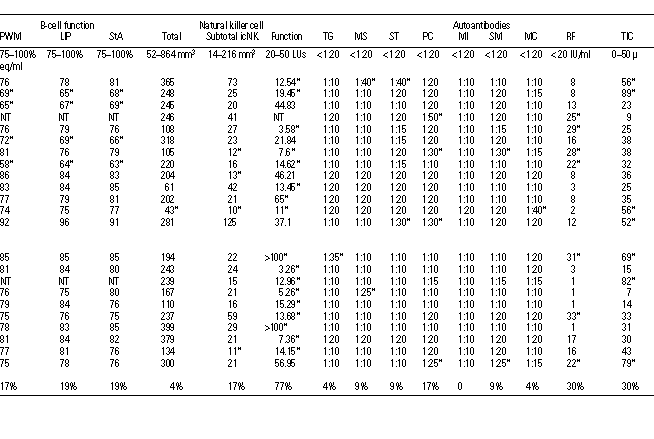
Dopo le domande sollevate da Simon sull’affidabilità del test eseguito nell’aprile 1994 dall’AAL – quando disse che i risultati dei campioni sottoposti segretamente al laboratorio avevano mostrato che “l’affidabilità della maggior parte dei loro metodi non era migliore della casualità” ( 56) – la Dr.ssa Ziem stabilì che ulteriori test di verifica della funzione immunitaria che fossero eseguiti dall’ISL. In questa presentazione dei dati dell’ISL, i risultati normali e anormali sono mostrati, ma solo per quelle particolari prove fatte su più di metà dei pazienti (Tavola 5). Gli unici dati dell’ISL esclusi dopo l’analisi sono quelli su MY, GP, SG e AS autoanticorpi neuronali, ognuno dei quali è stato testato su meno di cinque pazienti, benché alcuni altri parametri non fossero analizzati per questo documento.
I livelli di autoanticorpi erano normali per la maggior parte degli antigeni, ma 7 su 21 mostravano livelli aumentati se paragonati ai normali dati di laboratorio sia per fattore reumatoide che per il complesso immunitario totale. Di solito i pazienti testati attraverso l’ISL presentavano numeri normali totali di cellule helper e soppressori (CD4, CD8) e delle cellule normali CD26 (TA1). I risultati dai due laboratori potevano essere diversi a causa di serie normalmente differenti, di diversi pazienti testati e/o delle tecniche; questo merita un ulteriore studio. Tuttavia, le anomalie nelle prove dell’ISL comprendevano livelli più alti di quanto previsto di anticorpi chimici (11 di 24 pazienti), di solito implicati dal benzene, incontrato molto probabilmente come un metabolita dei prodotti petrolchimici aromatici. La funzione ridotta delle cellule T era comune (9 di 21 pazienti hanno eseguito il test), con 7 di 9 usavano in modo anomalo sia concanavalina A (conA) che fitoemagglutinia (PHA), un’indicazione di intratest costante. L’indebolimento della funzione della cellula B è stato visto in cinque pazienti, di cui quattro erano anomali in tutte le tre prove (pokeweed mitogenico, Lipopolisaccaride, Stafilococco aureo). Questa consistenza attraverso le prove aumenta la verosimiglianza della loro validità. Mentre di solito la misura delle cellule NK totali era normale, la funzione era stata danneggiata in 14 su 22 pazienti testati.
È probabile che gli indicatori immunitari cambino significativamente con le esposizione successive, con l’attivazione iniziale che conduce a una cascata di altri cambiamenti immunitari e la successiva attivazione. Così, è probabile che le singole misurazioni immunitarie in un gruppo con intervalli di tempo variabili che seguono diverse esposizioni aggravanti causali e significative oscurino certe anomalie. Il modo ottimale per studiare i cambiamenti immunitari è di osservare i pazienti poco dopo l’esposizione casuale e seguirli per tutto il tempo. L’intervallo di tempo tra l’attivazione immunitaria massima e le altre risposte immunitarie e il ritorno a livelli di pre-esposizione, in questo momento non è noto per i pazienti chimicamente sensibili. Ulteriormente, è probabile che varie misurazioni immunitarie raggiungano il massimo a vari intervalli di tempo successivi l’inizio della malattia.
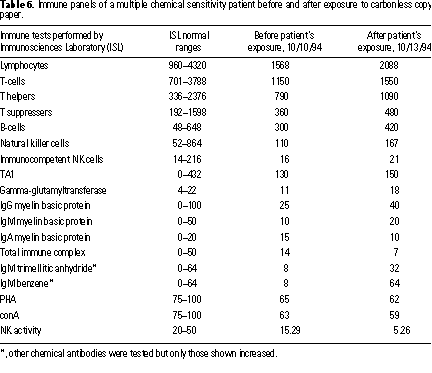
Per un paziente la cui sensibilità chimica si riteneva causata da un’esposizione occupazionale a carta di copia senza carbone, abbiamo confrontato le misurazioni immunitarie della sfortunata paziente prima e dopo che lei fosse ritornata al suo lavoro, che comportava lavorare con le grandi quantità della carta di copia senza carbone (Tavola 6). Questi dati suggeriscono quella misurazione di verifica immunitaria prima e dopo la provocazione dell’esposizione che difficilmente mostrerebbe dei cambiamenti maggiori. La paziente era stata via dall‘esposizione per molti mesi e aveva mostrato un significativo miglioramento clinico. La sensibilità chimica è stata vista in cento pazienti con esposizione occupazionale sostanziale a carta di copia senza carbone (E Panitz, comunicazione personale).
Nel 1994 alcuni medici hanno iniziato a cercare modificazioni porfiriniche nei pazienti chimicamente danneggiati precedentemente diagnosticati con MCS. Come i pazienti affetti da certi tipi di porfiria congenita, i pazienti chimicamente sensibili descrivono frequentemente l’intolleranza a piccole quantità di alcool e a molte medicazioni sintetiche (petrolchimiche), l’ingestione delle quali provoca esplosioni acute di sintomi neurologici e psicologici come vertigini, tremito, dolori addominali e oscillazioni dell’umore come pure sintomi o segni di coinvolgimento del sistema nervoso autonomo come frequenza del battito cardiaco rapido e aumento della pressione sanguigna. I pazienti talvolta presentano anche sintomi cutanei di fotosensitività come irritazioni cutanee della pelle e altre lesioni.
Dopo che alcuni rapporti informali sulle anomalie porfiriniche scoperte in oltre il 70% dei pazienti testati con MCS (57) avevano suscitato il suo interesse,la Dr.ssa Ziem e il suo ricercatore associato, Dr. Albert Donnay hanno sviluppato un protocollo per diagnosticare i disordini del metabolismo porfirinico in pazienti chimicamente sensibili per provare a controllare le molte variabili che possono riguardare l’esame delle porfirine e degli enzimi collegati (58). Il protocollo è stato sviluppato con il consulto del laboratorio sulle porfirie del Mayo Medical Laboratories ed è basato sul catalogo 1995 dei test di Mayo e sul suo manuale interpretativo del 1994. Il protocollo include una prima pagina di questionario per il paziente (Appendice 3). La maggior parte del questionario è stato incorporato nel Health e nel Environmental History Questionnaire. Era sorprendente apprendere da questo questionario e dai colloqui verbali quanto fosse relativamente comune nei pazienti con MCS, durante gli episodi più gravi della malattia, avere l’urina marrone scura o rossa (non attribuibile al sangue).
Sembra che la maggior parte dei pazienti abbia messo in connessione le reazioni neurologiche significative, simili a porfiria (tra cui dolore addominale acuto), quando esposti a certe bevande come quelle alcoliche che sono note sostanze stressanti per la PORFIRIA (anche una singola bibita era sufficiente per innescare i sintomi), le solite dosi terapeutiche di molti farmaci sintetici e il digiuno o saltare i pasti. La maggior parte di quelli con i sintomi della pelle hanno anche riferito reazioni contrarie all’esposizione alla luce solare.
È stato trovato che a causa dei problemi di memoria, di concentrazione e di fatica generale, i pazienti hanno spesso difficoltà a capire e a seguire le istruzioni necessarie. Un questionario separato della valutazione del paziente fornisce un controllo duplice su tale apprendimento (Appendice 3). Da quando si conosce che molti biomarcatori delle porfirinopatie neurologiche neurocutanee sono comunemente anomali solo durante i periodi di attacco acuto, di solito è stato consigliato ai pazienti di attendere ad eseguire il test fino a quando i loro sintomi non erano “peggiori del solito”. Sfortunatamente, molti sono andati ad eseguire il test senza attendere un inasprimento della loro malattia. Dei due biomarcatori nell’urina associati ad attacchi acuti di porfirina congenita neurologica, il porfobilinogeno era normale in 10 di 11 pazienti testati e acido *-aminolevulinico era normale in 7 di 8 provati. Malgrado l’essere privi di questi indicatori dell’attacco acuto, 12 dei 14 tuttavia ha eseguito il test sorprendentemente positivo per una varietà di altre anomalie porfiriniche riferite (definite qui come un qualsiasi risultato fuori dalla serie normale di Mayo).
Dei 13 pazienti esaminati per 5 diversi porfirine urinarie, 8 hanno avuto almeno un’anomalia. Quattro pazienti avevano solo elevato il coproporfirine, 1 aveva solo elevato pentacarbossiporfirine, 2 hanno avuto elevazioni entrambi di questi e 1 aveva elevato coproporfirine e uroporfirine. Degli 11 pazienti con valutazioni delle feci, 3 hanno mostrato anomalie: 1 aveva solo elevato coproporfirine, 1 aveva solo elevato protoporfirine e il terzo paziente aveva elevato copro -, uro – e protoporfirine. Quelli con coproporfirine fecali elevate avevano anche elevate coproporfirine urinarie. Un paziente sottopose un campione di feci al laboratorio Mayo che ritenne essere troppo piccolo per rappresentare un campione delle 24 ore, cosicché questo risultato non fu incluso.
A tutti i pazienti sono stati fatti gli esami del sangue per l’attività di enzimi delle porfirine relative. L’insufficienza dell’enzima più comune era nell’attività del coproporfirinogeno ossidasi (CpgO), che era sotto il normale in 9 dei 14 pazienti testati. Il CpgO è stato valutato nei reticolociti insieme a un conteggio dei reticolociti il quale, a causa della confusione nel laboratorio, è stato fatto nella maggior parte, ma non su tutti i pazienti. Quando completati, i conteggi dei reticolociti erano normali. L’attività sia ALA-D che il porfobilinogeno deaminase di (PbgD) era sotto il normale in 7 dei 14 pazienti. L’attività Uroporfibilininogeno decarbossilasi e uroporfirinogeno III co-sintetasi è stata provata in 12 e 14 pazienti, rispettivamente ed è stata trovata normale in ogni caso. Solo due pazienti non hanno avuto alcuna insufficienza dell’enzima; quattro hanno avuto un’insufficienza sola, quattro ne hanno avute due e quattro ne hanno avuto tre (ALA-D, PbgD e CpgO). Gli enzimi riferiti qui si verificano nel citosol e nei mitocondri (59) e la presenza di enzimi disturbati in entrambi questi compartimenti suggerisce danni chimici sia a livello mitocondriale che nelle aree cellulari citosol.
Malgrado la mancanza di un gruppo di controllo, è difficile non concludere che le mutazioni porfiriniche sono presenti in una percentuale sostanziale di pazienti chimicamente sensibili. Le insufficienze multiple dell’enzima trovate in molti di questi pazienti con MCS (6 di 14) non sono associate caratteristicamente a uno qualunque dei tipi noti di porfirina congenita, che di solito è contrassegnata solo da una singola insufficienza dell’enzima o con coproporfirinaurinaria secondaria dovuto ad altre condizioni non correlate, di solito un’anomalia isolata, non accompagnate da carenze dell’enzima. (A causa delle tecniche di Mayo, quando è ridotto il porfobilinogeno deaminase, ALA-D può anche sembrare essere ridotto, così la presenza di queste due anormalità non può far presumere che coinvolga insieme i due enzimi). Dato anche che nessuno dei pazienti testati aveva saputo di storie di famiglia con porfiria attiva o latente, il fatto in cui tali anomalie relativamente rare e i sintomi simili a porfiria sono stati trovati in 12 di 14 pazienti suggerisce fortemente che i soggetti con MCS soffrano di uno disturbo del metabolismo porfiria causato dall’ambiente invece che di un disordine ereditato. (Una predisposizione genetica non può essere esclusa conclusivamente senza testare più avanti i pazienti e i membri della famiglia, ma una tale scoperta è statisticamente estremamente improbabile, poiché le porfirie congenite sono così rare).
Benché sembra che le mutazioni porfiriniche e le insufficienze dell’enzima trovate in questi pazienti con MCS siano più leggere che nei tipi acuti di porfiria congenita che influiscono principalmente sulla sintesi eme nel fegato, altri organi sono chiaramente interessati in casi di esposizione tossica e di danno chimico (per esempio, effetti irritanti sul sistema respiratorio, neurotossicità da prodotto petrolchimico, disfunzione immune). Questi fattori insieme al coinvolgimento di più insufficienze dell’enzima possono spiegare la sintomatologia piuttosto diversa vista in pazienti di MCS rispetto a quelli con porfiria rigorosamente congenita. Questo certamente è il caso, con altre porfirinopatie acquisite tossicamente, come le forme ben riconosciute causate in modo da condurre sovraesposizione a piombo, diossina e esaclorobenzene, le quali, come le neurotossine, influiscono tutte su più di una sintesi eme e causano danno chimico indipendente dalle anomalie della porfiria. Dato quanto sopra, non è irragionevole sospettare che le varie strutture di porfirinopatie evidenti nei pazienti di MCS possono essere causate e/o aggravate da queste sovraesposizioni chimiche tossiche specifiche.
Sulla valutazione neuropsicologica WAIS-R fatta da McTamney (Table 2) 6 dei 13 pazienti MCS esaminati hanno mostrato una differenza significativa di 15 punti tra la performance verbale e le fasi del test, tutti con punteggio più alto nella parte verbale. Solo un paziente segnato nella serie superiore per IQ era senza difficoltà evidenti.
Nella Batteria di Halstead-Reitan si mostrò un numero di risultati significativi che indicano dei danni (Tavola 3). Nella prova di Categoria, il 53% dei pazienti mostrava un livello di danno. Nella prova della Performance Tattile, il 60% dei casi raggiungeva un punteggio indice di danno nel tempo totale richiesto per completare le tre prove. Nessuno dei pazienti ha avuto problemi con la mano dominante, mentre il 30% era più lento con la mano non dominante, malgrado la prova precedente con la mano dominante. Il 23% dei pazienti mostrava danni nella memoria della Performance Tattile, mentre l’84% nella Localization Scale.
Il Test del Ritmo ha mostrato il 53% di punti che indicavano danni, mentre il Test della Percezione del Suono Parlato ha mostrato il 46% di punti che indicavano danni. Sul Test dell’oscillazione del dito, il 53% mostrava danni con la mano dominante e il 61% la mano non dominante. Le Tracce A mostravano il 53% di danni, mentre le Tracce B mostravano danni per il 61%. I punteggi generali dell’Indice di Danneggiamento hanno mostrato indebolimento nel 53% dei casi. I più comuni cambiamenti neurologici nell’esame fisico erano nella percezione vibratoria ridotta (mani) e un Romberg anomalo che suggerisce neuropatia vestibolare.
Discussione
I pazienti chimicamente sensibili provenienti da studi medici, che hanno spesso subito varie esposizioni in modo diverso, possono avere modelli diversi di modificazioni porfiriniche, come è stato trovato in questo studio. Questo è il modello che ci si aspetta in base alla letteratura sulle mutazioni acquisite porfiriniche. La ricerca futura sulle anomalie porfiriniche dovrebbe confrontare i risultati derivanti dal tipo d’esposizione e dal tipo e livello dei sintomi presenti, con pazienti esaminati coerentemente durante le fasi sia acute che non acute.
Discrepanze sono state trovate tra i nostri risultati dei test immunitari e quelli di Simon e altri (60). Simon ha trovato l’attivazione della cellula TA1/CD26 significativamente inferiore tra pazienti con MCS paragonati a quelli di un gruppo di controllo di una clinica musculoscheletrica, mentre i nostri risultati dell’AAL e la letteratura mostrano che i valori erano più alti rispetto a quelli di riferimento normali che seguono l’esposizione chimica. È possibile che si sia verificato un errore di codifica nello studio Simon; i dati non formattati dovrebbero essere resi disponibili per i ricercatori indipendenti. La Dr.ssa Ziem ha personalmente codificato i dati immunitari per la Tavola 4, ma potrebbe essere fatta anche una rassegna indipendentemente. Poiché entrambi gli studi hanno utilizzato l’AAL (Laboratorio Analisi Anticorpi), una eventuale discrepanza è inattesa.
Esistono altri problemi che confondono riguardo ai dati di Simon, che sono spesso citati perché utilizza un gruppo di controllo. Tuttavia, il gruppo di controllo è problematico nello studio di Simon perché è formato da pazienti visti in una clinica musculoscheletrica non controllata per la MCS, per la sindrome da fatica cronica o la fibromialgia. Le ultime sono le più comuni diagnosi i cui sintomi comuni si sovrappongono a quelli della sensibilità chimica multipla (e l’un l’altro) in modo tale da essere quasi indistinguibili fino al 67% di tutti i casi (45,61). Ci si aspetterebbe certamente che i membri del gruppo di controllo con problemi muscoloscheletrici includessero i pazienti con infiammazione delle giunture, dei muscoli e/o del tessuto connettivo, in cui i cambiamenti immunitari d’infiammazione potessero essere anche presenti. Inoltre, è probabile che a questi controlli prendano farmaci per il dolore, una ragione frequente per fare visite nella clinica. I malati che prendono farmaci per il dolore non sono un gruppo di controllo appropriato per confrontare i test neurocognitivi, che sono anche stati riferiti in questo studio. Crediamo che le registrazioni cliniche dei pazienti di controllo di Simon dovrebbero essere esaminate indipendentemente per le valutazioni di fibromialgia, fatica cronica, sensibilità chimica, processi infiammatori e uso di farmaci del dolore.
Anche i dati non formattati dei gruppi di controllo e lo studio del parametro TA1/CD26 dovrebbero essere riesaminati indipendentemente. Simon attribuisce le scoperte immunitarie insolite del suo studio alla povera affidabilità del laboratorio, affermando che “non è altro che casuale la maggior parte delle loro misure”, ma egli ammette anche che questi dati critici sulla riproducibilità dei test non sono stati pubblicati nel suo scritto (56). Dati questi problemi e i rapporti di anomalie immunitarie qui e in altri autori, sembra che l’argomento delle alterazioni immunitarie e cellulari nei pazienti chimicamente sensibili abbia bisogno di ulteriori studi.
Probabilmente la risposta immunitaria varia molto nel tempo e sembra essere diversa con i vari tipi di esposizioni. Gli studi immunologici dovrebbero valutare individui esposti nel tempo, iniziando non appena possibile dopo le esposizioni casuali e seguendoli per alcuni anni. Potrebbero essere visti i maggiori cambiamenti immunitari che seguono le seguenti dosi accettabili di provocazione; il paziente i cui parametri immunitari sono aumentati leggermente con un ritorno all’esposizione al posto di lavoro (Tavola 6), ha avuto un inasprimento grave di molti sintomi clinici nell’arco di alcuni mesi. Questo livello di esposizione accompagnato da sintomi non sarebbe accettabile come una sfida della camera clinica. (Unità Ambientale Controllata, sono stanze apposite in cui il malato viene osservato e studiato per un certo periodo di tempo, togliendolo dall’inquinamento ambientale presente nell’ambiente interno ed esterno, sia quello contenuto negli alimenti e nei farmaci).
Il fallimento nel seguire i pazienti chimicamente sensibili nel tempo porta la mancanza di risposte alle esposizioni e alla rimozione dell’esposizione. Seguiamo più di 300 pazienti chimicamente sensibili e abbiamo osservato un significativo miglioramento clinico con esposizioni ridotte e con aggravamento clinico causato da riesposizioni (tra cui le anomalie potenziate nella verifica di esame e di laboratorio). Questa è un’impressione clinica, benché non sia quantificato in questo documento. Sembra che fino ad oggi i professionisti che hanno pubblicato studi che suggeriscono un’origine psicologica della sensibilità chimica non seguano questi pazienti nel tempo, non li rimuovono dall’esposizione e non osservano le risposte e quindi non possono osservare il percorso clinico e il decorso della malattia. Inoltre, questi ricercatori non sono medici che trattano i pazienti per la loro patologia e quindi non sono in grado poi di osservare il decorso della malattia.
Noi riportiamo brevemente l’inizio della sensibilità chimica in seguito ad una larga varietà di esposizioni a prodotti petrolchimici, della combustione e a sostanze irritanti (Tavola 4). In alcuni casi questi erano eventi distinti come perdite, versamento o altri eventi di esposizioni acute. Specialmente a livello occupazionale, le esposizioni erano spesso croniche. Di solito in queste situazioni la malattia iniziò come una sindrome più limitata di sick-building (Sindrome dell’Edificio Malato), la quale con ulteriori esposizioni si è sviluppa in malattia cronica con sensibilità chimica associata. Questo suggerisce che i controlli dell’esposizione nella fase iniziale possano evitare la fase più disabilitante e la sindrome del sick-building che è una forma spesso più limitata di sensibilità chimica.
Le anomalie associate del sistema immunitario, respiratorio, porfirinico e nervoso discussi qui sono incompatibili con una eziologia psicologica della sensibilità chimica. Una revisione sistematica di dieci studi recenti che pretendono di mostrare un’origine psicologica della sensibilità chimica ha rivelato gravi difetti metodologici in tutti gli studi, tra cui lo studio, di Simon, sufficienti per concludere che nessuno degli studi degli autori esaminati ha avuto la forza metodologica per determinare che la sensibilità chimica è indotta psicologicamente (40).
Sembra che il vasospasmo sia un problema nei pazienti chimicamente sensibili. La maggior parte dei nostri pazienti ha notato frequenti mal di testa che erano spesso emicranie e così diagnosticati da altri medici. L’emicrania è risaputa per essere innescata dagli odori chimici (62) e implica un vasospasmo anomalo. Il vasospasmo cerebrale, con flusso di sangue cerebrale ridotto, è stato riferito con encefalopatia seguente un’esposizione a solvente (63) e in pazienti con la sensibilità chimica (42,64,65). Uno dei nostri pazienti ha sviluppato un nuovo inizio di fenomeno Raynaud (un disordine vasospastico), che abbiamo osservato innescato dal contatto del dito in doppio cieco con carta di copia non carbone (la causa probabile della sua sensibilità chimica). Solo alcuni pazienti hanno sviluppato un nuovo inizio di alta pressione del sangue (un’altra risposta vasospastica), la quale è vista soprattutto dopo l’esposizione (di solito le loro letture di pressione del sangue erano rimaste normali tra le esposizioni). Queste risposte vasospastiche possono implicare una funzione anomala del sistema nervoso autonomo, che è stata osservata nella sensibilità chimica (35).
Le diagnosi di fibromialgia e di sindrome da fatica cronica sono comuni tra i nostri pazienti con MCS (attualmente il 75 e l’85%, rispettivamente). Consigliamo un’ulteriore ricerca sull’incidenza della sensibilità chimica in questi gruppi utilizzando i questionari di controllo sviluppati da Kipen, Bell e Davidoff. Se questi disordini sono essenzialmente gli stessi, molta della ricerca già fatta per la fibromialgia e per la sindrome da fatica cronica può applicarsi anche alla MCS; questo potrebbe ridurre i costi della ricerca e i ritardi di tempo. La ipersensibilità alle sostanze chimiche si verifica con l’emicrania, con asma e altri disordini. Tuttavia, la fibromialgia, la sindrome da fatica cronica e i disordini porfirinici sono disordini multisistemici che implicano la sensibilità chimica.
Oltre un terzo dei nostri pazienti descrisse molte volte tremore, anche più volte in un mese (Figura 1). A numerosi pazienti fu detto da altri medici che stavano sviluppando solamente la malattia di Parkinson durante i periodi più gravi della loro malattia solo per avere la diagnosi annullata quando miglioravano dopo i controlli ambientali per ridurre le esposizioni. La malattia di Parkinson è stata riportata dopo l’esposizione di un insetticida (66).
Quasi la metà dei nostri pazienti hanno riferito sintomi aumentati durante o dopo aver nuotato in una piscina di acqua clorata (figura 3), cosa che è stata associata ai livelli aumentati di cloroformio (67). I pazienti spesso hanno anche riferito meno sintomi durante e dopo essersi lavati con acqua filtrata (rispetto a non filtrata) con un filtro ai carboni attivi, che aiuta a rimuovere il cloroformio. Le docce prolungate e/o quelle con tassi di flusso più grandi rilasciano maggiore cloroformio e altri prodotti clorati. Quindi sembra che i filtri per l’acqua che riducono il cloro siano un controllo ragionevole per la MCS.
Oltre a filtri per l’acqua clorata, altri mezzi ragionevoli esistono per controllare le esposizioni che aggravano i sintomi della MCS. L’aggravamento consueto da gas di scappamento delle auto (figura 2) può essere ridotto usando un dispositivo di filtro automatico che fornisce una filtrazione ai carboni attivi ed evitando dispositivi all’ozono che generano sostanze irritanti. L’aggravamento dei sintomi consueto da insetticidi, da prodotti per le pulizie, da materiali di costruzione, ecc. può essere ridotto utilizzando prodotti meno tossici. Una sistemazione ragionevole nel posto di lavoro, a casa (appartamenti, condomini, ecc..). e a scuola e nelle aree pubbliche potrebbe essere valida per i malati con queste debilitanti condizioni che richiedono l’uso di prodotti e procedure meno tossici. Ulteriori suggerimenti utili sono discussi nel nostro Piano di Controllo Ambientale (Environmental Control Plan )(68).
Nella nostra esperienza di 10 anni con pazienti chimicamente sensibili, nessun paziente ha perso la sua sensibilità alle sostanze chimiche. Nessun paziente era in grado di andare costantemente in ambienti con problemi (nuovi tappeti, insetticidi recenti, ecc..) senza peggiorare le sue condizioni. Perciò, la MCS dovrebbe essere considerata una condizione permanente. Alcuni pazienti erano in grado di continuare a lavorare se i loro datori di lavoro fornivano sistemazioni non tossiche per le loro condizioni. Più di metà dei pazienti hanno continuato a essere troppo ammalati per lavorare nelle condizioni del posto di lavoro. Crediamo questa proporzione potrebbe essere ridotta se la società prestasse più attenzione nel utilizzare dei prodotti non tossici.
La grande e crescente epidemia di sensibilità chimica negli Stati Uniti è in parte a causa dei limiti di esposizione inadeguati per le sostanze chimiche. È stato dimostrato che questi limiti di esposizione sono privi di basi scientifiche (69) e che sono influenzati seriamente dagli interessi economici (70-73). Le esposizioni che causano la MCS a casa o sul posto di lavoro riflettono talvolta pratiche relativamente estese o prodotti, alcuni dei quali possono essere all’interno dei limiti di legge. Probabilmente molte esposizioni aggravanti sono sotto i limiti di legge, ma non forniscono spesso dei margini di sicurezza adeguati anche per la popolazione sana (69). L’uso esteso al chiuso degli insetticidi nelle scuole americane, nelle case, nei posti di lavoro ed negli edifici pubblici è in contrasto impressionante con le pratiche in Germania e in Scandinavia. Saranno necessari cambiamenti delle politiche importanti in merito alla formulazione e all’uso dei prodotto chimici per ridurre i casi futuri di sensibilità chimica permanente così come per ridurre pure l’incapacità dei pazienti attualmente ammalati.
Sommario
Sembra che la maggior parte dei nostri pazienti con sintomi di MCS abbia sviluppato la seguente malattia da esposizione cronica a prodotti petrolchimici, prodotti della combustione e ad altre sostanze irritanti. I sintomi e i segni nei pazienti che riferiscono la sensibilità chimica suggeriscono il coinvolgimento del sistema immunitario, respiratorio, limbico e di altri sistemi nervosi (centrale, periferico, autonomo) come pure danni del metabolismo porfirinico. Questo suggerisce che probabilmente più meccanismi di danni chimici sono coinvolti, tutti quanti possono intensificare la risposta ad un’esposizione. L’attivazione immunitaria, l’infiammazione neurogenica (74), l’abbassamento della soglia convulsiva (75), e/o sensibilizzazione tempo – dipendente (76) possono amplificare la risposta del corpo all’esposizione chimica nel sistema immunitario, respiratorio e nervoso. È possibile che il metabolismo porfirinico danneggiato riduca la quantità di eme disponibile per il citocromo P450, parte del sistema principale di disintossicazione del fegato per sostanze chimiche estranee, che potrebbe portare a sintomi intensificati per un’ampia gamma di esposizioni.
Le strategie di ricerca sono necessarie per permettere la valutazione dei luoghi multipli del danno chimico e dei multipli meccanismi chimici del danneggiamento – pressoché tutti gli studi si sono concentrati fino ad oggi solo su un tipo di danno chimico.
L’attivazione immunitaria potrebbe anche condurre ad una risposta aumentata alle sostanze esterne, come allergeni convenzionali. Abbiamo notato nei nostri pazienti una evidente percentuale di nuovo inizio di allergie alle muffe, a detriti epidermici, ecc.., dopo l’inizio della sensibilità chimica. Kipen riporta quello che sembra sia un livello significativo di sensibilità a sostanze chimiche tra gli asmatici (77). L’asma è anche potenziata con livelli più alti di composti organici volatili al chiuso (VOCs), formaldeide /o limonene (78). Le persone con altra diatesi allergica dovrebbero essere studiate anche per la sensibilità a sostanze chimiche. Se infatti l’esposizione chimica per mezzo dell’attivazione immunitaria contribuisce significativamente agli alti e crescenti livelli di allergie, noi possiamo avere i mezzi per controbattere questa tendenza allarmante.
Gli studi delle popolazioni chimicamente danneggiate dovrebbero confrontare i pazienti di MCS con esposizioni iniziali specifiche e identificabili a pazienti di MCS che non possono identificare una qualunque esposizione specifica scatenante. Altri gruppi di pazienti che dovrebbero essere studiati per MCS includono quelli con emicranie ricorrenti, sinusite o riniti croniche, malattie degenerative (come tipi acuti di porfiria congenita), malattie autoimmuni (come sclerosi multipla, epatite, artrite reumatoide, lupus), i bambini iperattivi e i pazienti con il disordine del deficit dell’attenzione. I gruppi chimicamente esposti meritano anche uno studio, specialmente quelli che hanno dovuto evitare ulteriori esposizioni occupazionali successive a impiego di insetticidi, solventi, ecc. Crediamo che tali studi troveranno i livelli di sensibilità chimica notevolmente maggiori in quelle sottopopolazioni rispetto a quelli attualmente riconosciuti.
La dottoressa Grace Ziem laureata con un Master in Salute Pubblica alla Johns Hopkins University (1971) e con un Master in Scienza e Dottorato di Salute Pubblica alla Harvard University (1975), si occupa da quasi 40 anni di tossicologia, medicina del lavoro, igiene industriale, epidemiologia ambientale e del lavoro. Ha insegnato medicina alla University of Maryland , School of Medicine e politiche dei salute ambientale alla Johns Hopkins Scholl of Public Health. E’ stata consulente per l’OSHA del Maryland, per il Dipartimento di Salute dello Stato del New Jersey, per il Dipartimento dell’Ambiente del Maryland, per l’OMS, per il Congresso degli Stati Uniti, per l’Accademia Nazionale delle Scienze, per l’Agenzia di Protezione Ambientale (EPA), per l’Agenzia del Registro delle Sostanze Tossiche e delle Malattie, per il Dipartimento dell’Agricoltura degli Stati Uniti, per il Dipartimento dei Servizi Sanitari dello Stato della California, per l’Associazione Americana di Malattie Polmonari e per altre Agenzie. Maggiori informazioni sul suo sito www.chemicalinjury.net
Bibliografia
1. Osler W. The hospital and the college (address delivered in 1903 to the New York Academy of Medicine). In: The Collected Essays of William Osler (McGovern JP, Roland CG eds). Birmingham, AL:Classics of Medicine Library, 1985;2:239-254.
2. Silbergeld EK, Fowler BA, eds. Mechanisms of chemical induced porphyrinopathies. Ann NY Acad Sci 514:1-350 (1987).
3. Fowler BK, Oskarsson A, Woods JS. Metal- and metalloid-induced porphyrinurias: relationships to cell injury. Ann NY Acad Sci514:172-182 (1987).
4. Rimington C. Experimental porphyria in rats induced by chlorinated benzenes. Biochem Pharmacol 12:1387-1397 (1963).
5. Bickers D, Miller L, Kappas A. Exacerbation of hereditary hepatic porphyria by surreptitious ingestion of an usual provocative agent–mouthwash. N Engl J Med 292:1115-1116 (1975).
6. McConnachie P, Zahalsky AC. Immune alterations in humans exposed to the termiticide technical chlordane. Arch Env Health 47:295-301 (1992).
7. Broughton A, Thrasher JD, Gard Z. Immunological evaluation of four arc welders exposed to fumes from ignited polyurethane (isocyanate) foam. Am J Ind Med 13:463-472 (1988).
8. Denkhaus W, von Steldem D, Botzenhardt U, Konietzho H. Lymphocyte subpopulations in solvent-exposed workers. Int Arch Occup Environ Health 57:109-115 (1986).
9. Byers V, Levin AS, Ozonoff DM, Baldwin RW. Association between clinical symptoms and lymphocyte abnormalities in a population with chronic domestic exposure to industrial solvent-contaminated water supply and a high incidence of leukemia. Cancer Immunol Immunother 27:77-81 (1988).
10. Haustein UF, Ziegler V. Environmentally induced systemic sclerosis-like disorders. Int J Derm 24:147-151 (1985).
11. Thrasher J, Broughton A, Madison R. Immune activation and autoantibodies in humans with long-term inhalation exposure to formaldehyde. Arch Environ Health 45:217-223 (1990).
12. Madison R, Broughton A, Thrasher JD. Immunologic biomarkers associated with an acute exposure to exothermic byproducts of an urea formaldehyde spill. Environ Health Perspect 94:219-223 (1991).
13. Editorial. Silicone implants and systemic immunologic disease. Toxicol Ind Health 8:231-237 (1992).
14. Broughton A. Chronic health effects and immunologic alterations associated with exposure to pesticides. Comments Toxicol 4:59-71 (1990).
15. Middaugh DA, Pinney SM, Linz DH. Sick building syndrome. J Occup Med 34:1197-1203 (1992).
16. Daniell W, Couser WG, Rosenstock L. Occupational solvent exposure and glomerulonephritis. JAMA 259:2280-2283 (1988).
17. Bombassei G, Kaplan AA. The association between hydrocarbon exposure and anti-glomerular basement membrane antibody-mediated disease (Goodpastures syndrome). Am J Ind Med 21:141-153 (1992).
18. Safran M, Paul TL, Roti E, Braverman LE. Environmental factors affecting autoimmune thyroid disease. Endocrinol Metab Clin North Am 16:327-341(1987).
19. Street J. Pesticides and the immune system. In: Immunologic Considerations in Toxicology (Sharma R, ed). Boca Raton, FL:CRC Press, 1981;49.
20. Press R, Peebles CL, Kumagai Y, Ochs RL, Tan EM. Antinuclear autoantibodies in women with silicone breast implants. Lancet 340:1304-1307 (1992).
21. Thrasher JD, Madison R, Broughton A, Gard Z. Building-related illness and antibodies to albumin, conjugates of albumin, toluene, diisocyanates, and trimellitic anhydride. Am J Ind Med 15:187-195 (1989).
22. Slade M, Simmons RL, Yunis E, Greenberg LJ. Immunodepression after major surgery in normal patients. Surgery 78:363-372 (1975).
23. Tonneson E, Huttel MS, Christensen NJ, Schmitz O. Natural killer cell activity in patients undergoing upper abdominal surgery: relationship to the endocrine stress response. Acta Anaesthesiol Scand 28(6):654-660 (1984).
24. Heuser G. Diagnostic markers in chemical immunotoxicology and neurotoxicology. J Occup Med Toxicol 1:v-x (1992).
25. Matikainen E, Juntunen J. Autonomic nervous system dysfunction in workers. J Neurol Neurosurg Psychiatry 48:1021-1024 (1985).
26. Morrow L, Ryan CM, Hodgson MJ, Robin N. Alterations in cognitive and psychological functioning after organic solvent exposure. J Occup Med 32:444-450 (1990).
27. Morrow L, Ryan CM, Hodgson MJ, Robin N. Risk factors associated with persistence of neuropsychological deficits in persons with organic solvent exposure. J Nerv Ment Dis 179:540-545 (1991).
28. Gyntelberg F, Vesterhauge S, Fog P, Isager H, Zillstorff K. Acquired intolerance to organic solvents and results of vestibular testing. Am J Ind Med 9:363-370 (1986).
29. Morata T, Dunn DE, Sieber WK. Effects of occupational exposure to organic solvents and noise on hearing. Scand J Work Environ Health 19:245-254 (1993).
30. Linz D, deGarmo P, Morton W, Weins A, Coull B, Maricle R. Organic solvent-induced encephalopathy in industrial painters. J Occup Med 28:119-125 (1986).
31. Savage EP, Keefe TJ, Mounce LM, Lewis JA, Heaton RK, Burcar PJ. Chronic neurological sequelae of acute organophosphate pesticide poisoning. Arch Environ Health 43:38-45 (1988).
32. Jusic A. Anticholinesterase pesticides of organophosphorus type: electromyographic, neurological and psychological studies in occupationally exposed workers. In: Behavioral Toxicology: Early Detection of Occupational Hazards (Xintras C, Johnson BL, deGrott I, eds). NIOSH 74-126. Washington:National Institute for Occupational Safety and Health, 1986;182-190.
33. Troster A, Ruff R. Neuropsychological sequelae of exposure to the chlorinated hydrocarbon solvents trichloroethylene and trichloroethane. Arch Clin Neuropsy 5:31-47 (1990).
34. Hartlage L, Johnson D, Burns T, Williams B. Neurotoxicological screening in community settings. Arch Clin Neuropsy 9:139-140 (1994).
35. Doty R, Deems DA, Frye RE, Pelberg R, Shapiro A. Olfactory sensitivity, nasal resistance, and autonomic function in patients with multiple chemical sensitivity. Arch Otolaryngol Head Neck Surg 114:1422-1427 (1988).
36. Ryan CM, Morrow LA, Hodgson M. Cacosmia and neurobehavioral dysfunction associated with occupational exposures to mixtures of organic solvents. Amer J Psychiatry 145:1442-1445 (1988).
37. Rosenthal N, Cameron CL. Exaggerated sensitivity to an organophosphate pesticide. Am J Psychiatry 148:2 (1991).
38. Cone J, Sult TA. Acquired intolerance to solvents following pesticide/solvent exposure in a building: a new group of workers at risk for multiple chemical sensitivities. Toxicol Ind Health 8:29-39 (1992).
39. Broughton A. Antibodies and altered cell immunity in formaldehyde-exposed humans. Comments Toxicol 2:155-174 (1988).
40. Davidoff A, Fogarty L. Psychogenic origins of multiple chemical sensitivities syndrome: a critical review of the research literature. Arch Environ Health 49:316-325 (1994).
41. Callender T, Morrow L, Subramanian K, Duhon D, Ristovv M. Three-dimensional brain metabolic imaging in patients with toxic encephalopathy. Environ Res 60: 295-319 (1993).
42. Heuser G, Wodjani A, Heuser S. Diagnostic markers in chemical sensitivity. In: Multiple Chemical Sensitivities: Addendum to Biologic Markers in Immunotoxicology. Washington: National Academy Press, 1992;117-138.
43. Fiedler N, Maccia C, Kipen H. Evaluation of chemically-sensitive patients. J Occup Med 34:529-538 (1992).
44. Meggs W, Cleveland C. Rhinolaryngoscopic examination of patients with multiple chemical sensitivity syndrome. Arch Environ Health 48(1):14-18 (1993).
45. Buchwald D, Garrity D. Comparison of patients with chronic fatigue syndrome, fibromyalgia, and multiple chemical sensitivities. Arch Int Med 154:2049-2053 (1994).
46. Romano T, Stiller J. Abnormal cutaneous perception in primary, secondary and post-traumatic fibromyalgia patients. Arthritis Rheum 31(Suppl 4):S99 (1988).
47. Russell IJ, Vipraio GA, Michalek J, Fletcher E. Abnormal T cell subpopulations in fibrositis syndrome. Arthritis and Rheum 31(Suppl 4):S99 (1988).
48. Goldenberg D, Simms RW, Geiger A, Komaroff A. High frequency of fibromyalgia in patients with chronic fatigue seen in a primary care practice. Arthritis Rheum 33:381-387 (1990).
49. Klimas N, Salvato FR, Morgan R, Fletcher MA. Immunologic abnormalities in chronic fatigue syndrome. J Clin Microbiol 28:1403-1410 (1990).
50. Cotton P. Treatment proposed for chronic fatigue syndrome; research continues to compile data on disorder. JAMA 266:2667-2668 (1991).
51. Cheney P. Proposed pathophysiologic mechanism of CFIDS. CFIDS Chronicle, Spring 1994;1-3.
52. Bell IR. White paper: neuropsychiatric aspects of sensitivity to low-level chemicals: a neural sensitization model. Toxicol Ind Health 10:277-312 (1994).
53. Goldstein J. The evolving hypothesis. CFS: Limbic encephalopathy in a dysfunctional neuroimmune network. CFIDS Chronicle, Fall 1991;19-24.
54. Davidoff L. Symptoms and health status in individuals with multiple chemical sensitivities syndrome from four reported sensitizing exposures and a general population comparison group. Arch Environ Health 51:201-213 (1996).
55. Hafler D, Fox DA, Benjamin D, Weiner HL. Antigen reactive memory T cells are defined by TA1. J Immunol 137:414-418 (1986).
56. Simon G. Question and answer session 3. In: Proceedings of the Conference on Low-Level Exposure to Chemicals and Neurobiologic Sensitivity, 6-7 April 1994, Baltimore, Maryland (Mitchell FL, ed). J Toxicol Ind Health 10:526-527 (1994).
57. Baker GP. Porphyria and MCS symptoms overlap–another chemical connection. Townsend Letter for Doctors 144:72-73 (1995).
58. Donnay A, Ziem G. Protocol for Diagnosing Disorders of Porphyrin Metabolism in Chemically-Sensitive Patients. Baltimore, MD:MCS Referral & Resources, Inc., 1995.
59. Kappas A, Sassa S, Galbraith RA, Norman Y. The porphyrias. In: The Metabolic Basis of Inherited Disease, 6th ed. (Scriver CR, Beaudet AL, Sly WS, Valle D, eds). New York:McGraw-Hill Information Services Company, 1989;1305-1365.
60. Simon G, Daniell W, Stockbridge H, Claypoole K, Rosenstock L. Immunologic, psychological and neuropsychological factors in multiple chemical sensitivity: a controlled study. Ann Intern Med 119: 97-103 (1993).
61. Ziem G, Donnay A. Chronic fatigue, fibromyalgia and chemical sensitivity: overlapping disorders. Arch Intern Med 155:1913 (1995).
62. Davidoff R. Migraines: Manifestations, Pathogenesis and Management. Philadelphia:FA Davis, 1995.
63. Hagstadius S, Orbaek P, Risberg J, Lindgren M. Regional cerebral blood flow at the time of diagnosis of chronic toxic encephalopathy induced by organic solvent exposure and after cessation of exposure. Scand J Work Environ Health 15:130-135 (1989).
64. Callender T, Morrow L, Subramanian K, Duhon D, Ristovv M. Three-dimensional brain metabolic imaging in patients with toxic encephalopathy. Environ Res 60:295-319 (1993).
65. Callender T, Morrow L, Subramanian K. Evaluation of chronic neurological sequelae after acute pesticide exposure using SPECT brain scans. J Toxicol Environ Health 41:275-284 (1995).
66. Bocchetta A, Corsini GU. Parkinson’s disease and pesticides. Lancet 2:1163 (1986).
67. Aggazzotti G, Fantuzzi G, Tartoni PL, Predieri G. Chloroform in alveolar air of individuals attending indoor swimming pools. Arch Environ Health 45:175-179 (1990).
68. Ziem G. Dr. Ziem’s Environmental Control Plan. Baltimore, MD:MCS Referal & Resources, 1995.
69. Roach SA, Rappaport SM. But they are not thresholds: a critical analysis of the documentation of threshold limit values. Am J Ind Med 17:727-753 (1990).
70. Castleman BI, Ziem GE. Corporate influence on threshold limit values. Am J Ind Med 13:531-559 (1988).
71. Castleman BI, Ziem GE. Toxic pollutants, science, and corporate influence. Arch Environ Health 44:68,127 (1989).
72. Ziem GE, Castleman BI. Threshold limit values: historical perspectives and current practice. J Occup Med 31:910-918 (1989).
73. Castleman BI, Ziem GE. American Conference of Governmental Industrial Hygienists: low threshold of credibility. Am J Ind Med 26:133-143 (1994).
74. Meggs WJ. Neurogenic inflammation and sensitivity to environmental chemicals. Environ Health Perspect 101(3):234-238 (1993).
75. Bell I, Miller C, Schwartz G. An olfactory-limbic model of multiple chemical sensitivity syndrome: possible relationships to kindling and affective spectrum disorders. Biol Psychiatry 32:218-242 (1992).
76. Sorg BA, Hooks MS, Kalivas PW. Neuroanatomy and neurochemical mechanisms of time-dependent sensitization.Toxicol Ind Health 10:369-386 (1994).
77. Kipen H, Hallman W, Kelly-McNeil K, Fiedler N. Measuring chemical sensitivity prevalence: a questionnaire for population studies. Am J Public Health 85(4):574-577 (1995).
78. Norback D, Bjornsson E, Janson C, Widstrom J, Boman G. Asthmatic symptoms and volatile organic compounds, formaldehyde, and carbon dioxide in dwellings. J Occup Environ Med 52:338-395 (1995).
Appendice 1. Domanda 14 del Questionario della Storia Ambientale e Clinica della dott.ssa Ziem
14 Per i sintomi e i disturbi di salute descritti sotto, segnalate con un cerchietto la risposta che descrive la frequenza del sintomo se lo avete avuto nell’anno passato oppure segnate 7 se non siete sicuri.
Appendice 2. Domanda 6 del Questionario della Storia Clinica e delle Esposizioni Ambientali della dott.ssa Ziem.
6. Per ciascuna situazione descritta sotto, rispondete in base alle opzioni in cima alle colonne. Per “malato” intendiamo qualsiasi reazione che voi consideriate un problema di salute primario o secondario.
Appendice 3. Questionario di Valutazione del Paziente dal Protocollo per la Diagnosi dei disturbi del metabolismo delle Porfirine nei Pazienti Chimicamente Sensibili del dott. Donnay e della dott.ssa Ziem.
Questo questionario è necessario a valutare i pazienti Chimicamente Sensibili. rispondete alle domande e consegnate il test al medico.
Appendice 2. Domanda 6 del Questionario della Storia Clinica e delle Esposizioni Ambientali della dott.ssa Ziem.
6. Per ciascuna situazione descritta sotto, rispondete in base alle opzioni in cima alle colonne. Per “malato” intendiamo qualsiasi reazione che voi consideriate un problema di salute primario o secondario.